Chirurgie de La Cataracte au Laser
Il est utilisé dans la chirurgie de la cataracte depuis 2 ou 3 ans. Il est utilisé à certaines étapes de la chirurgie puis poursuivi avec la méthode phaco. Le fait que les normes ne soient pas pleinement respectées limite l’utilisation du vide de 5 minutes dans l’œil pendant la chirurgie et le risque de saignements et saignements fréquents chez les patients postopératoires.
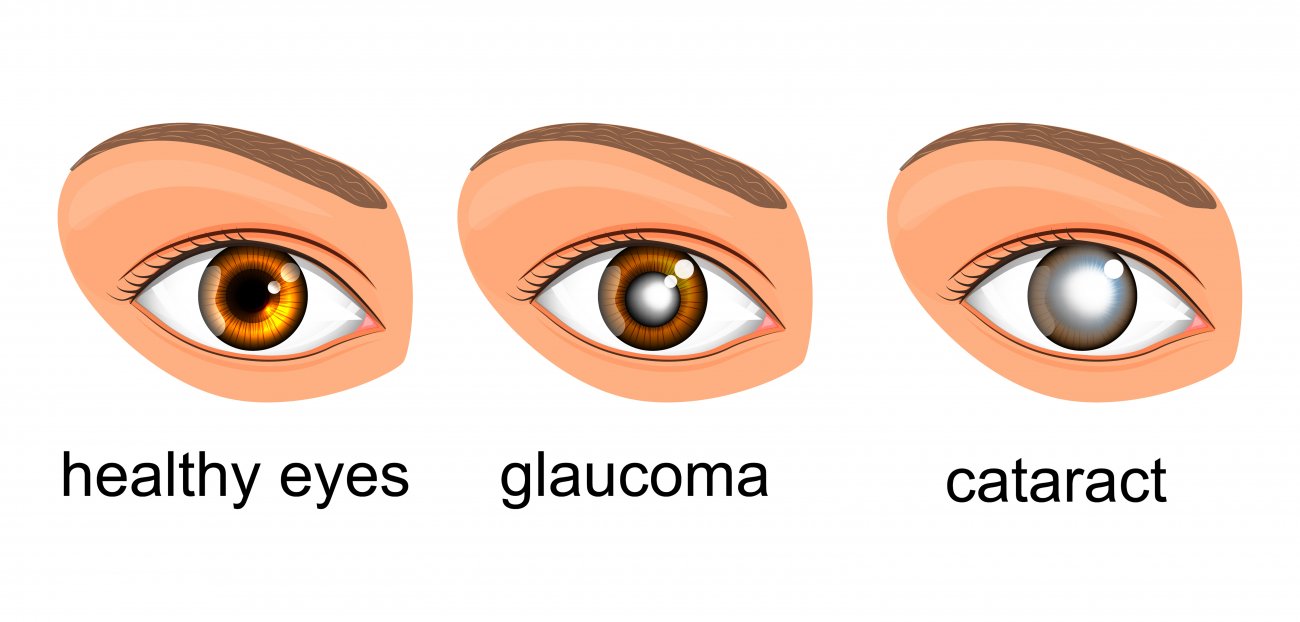
Qu’est-Ce Qu’une Cataracte, Comment Est-Elle Traitée?
La cataracte a un aspect opaque en perdant la transparence du cristallin dans la partie antéro-médiane de notre œil. En d’autres termes, la lentille transparente est en verre dépoli.
Quelles Sont Les Causes Des Cataractes?
- Vieillissement: la cause la plus importante des cataractes est le vieillissement. Une cataracte est détectée chez la majorité des personnes plus âgées.
- Il est plus fréquent chez les membres de la famille atteints de cataracte.
- Maladies métaboliques: les cataractes sont courantes, en particulier dans le diabète.
- Traumatisme (blessures oculaires contondantes et pénétrantes)
- Utilisation à long terme de médicaments à base de cortisone
- Autres maladies oculaires (infections oculaires, maladies vasculaires, etc.)
- Exposition au soleil
- Il est considéré comme l’une des causes les plus importantes de la formation de la cataracte.
Quels Sont Les Symptômes De La Cataracte?
Les plaintes des patients peuvent varier en fonction du type de cataracte. Le symptôme le plus important est la vision diminuée. Surtout quand l’autre œil est fermé. La nuit, des perturbations lumineuses, des difficultés de lecture, parfois dans l’obscurité, parfois à la lumière du soleil diminuent la vision. Dans certaines cataractes, la vision de loin se détériore en raison d’une fausse myopie et la vision de près s’améliore. Ensuite, la vision de près est altérée. La décoloration et le jaunissement des couleurs sont une autre découverte.
Comment La Cataracte Est-Elle Traitée?
Le seul traitement de la cataracte est la chirurgie. Il n’y a pas de traitement médicamenteux. Utilisé des médicaments vitaminiques et ainsi de suite. Aucune contribution des médicaments au traitement et à la prévention du développement de la cataracte n’a été trouvée.
Chirurgie Réfractive (Laser Excimer)
Défauts Réfractifs Et Chirurgie Réfractive
La cornée est une couche transparente en forme de verre de montre à l’avant de l’œil. Si les rayons pénétrant dans l’œil en raison de défauts de forme de la couche cornéenne ou du globe oculaire ne peuvent pas se concentrer nettement sur la couche rétinienne, les défauts du pouvoir de focalisation de l’œil sont appelés défauts de réfraction (défauts de réfraction). Trois erreurs de réfraction majeures; myopie, hypermétropie et astigmatisme.
Myopie: L’œil ne peut pas se concentrer sur des objets au-delà d’une certaine distance est appelée myopie. Il est populairement connu comme l’incapacité de voir loin. Généralement, le diamètre antéro-postérieur du globe oculaire est plus long que la normale. Par conséquent, les rayons entrants tombent à l’avant de la rétine et le cristallin ne peut pas réduire sa courbure au-delà d’une certaine limite.
Hypermétropie: Le globe oculaire est généralement plus court que normale. Cela empêche les objets proches de se concentrer. Souvent, l’hypermétropie, comme la myopie, est un facteur d’hérédité.
Astigmatisme: L’astigmatisme est généralement causé par une irrégularité ou une distorsion de la cornée. Dans l’astigmatisme, la pente de la cornée est plus grande dans une direction.
Laser Excımer
La technologie laser est utilisée depuis de nombreuses années dans le traitement des maladies oculaires.
Différentes technologies laser sont utilisées pour différentes maladies oculaires.
Les traitements oculaires au laser utilisant le laser excimer sont communément connus sous le nom de chirurgie de “soulagement des lunettes” ou de “dessin des yeux”.
Qui Peut Traiter Le Laser Excimer?
- Plus de 18 ans
- Plus de 0,50 défauts oculaires n’ont pas changé au cours des deux dernières années,
- Myopie jusqu’à -10 degrés,
- Astigmatisme jusqu’à -6 degrés, hypermétropie jusqu’à +6 degrés,
- Tissu cornéen assez épais
Types De Laser Excimer
La technique LASIK, LASEK ou PRK est utilisée pour corriger les troubles visuels avec le laser excimer.
Qu’est-Ce Que Le LASIK?
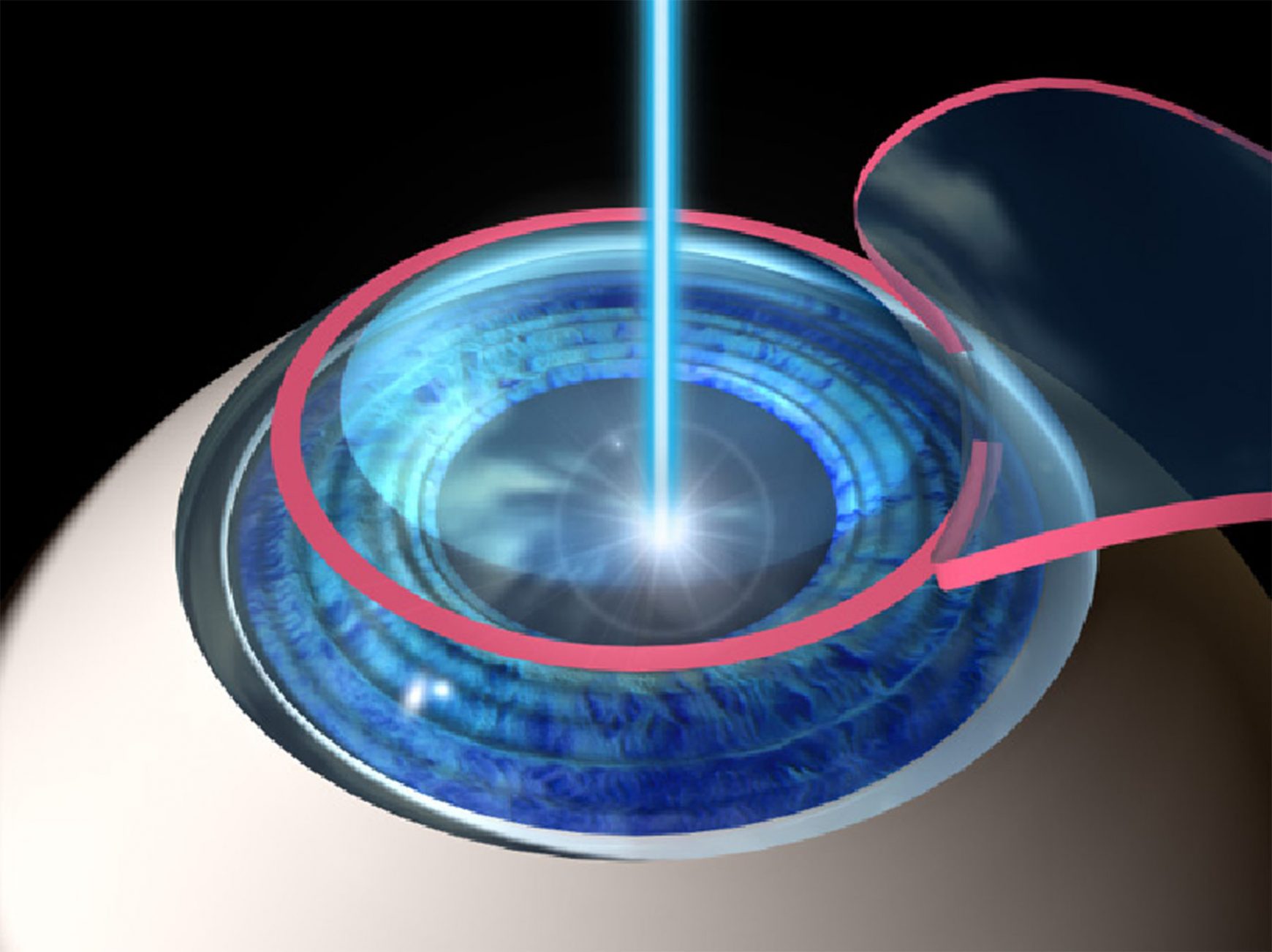
- Dans la méthode LASIK, la couche cornéenne est remodelée en permanence avec un laser excimère pour éliminer l’erreur de réfraction existante.
- Lasik corrige la myopie, l’hypermétropie et l’astigmatisme.
- Dans le nombre post-Lasik, il n’y a pas de retour ou des nombres très faibles.
- Après Lasik, le nombre devient plus stable.
- Les deux yeux peuvent être opérés en même temps.
- Un jour peut survenir sans hospitalisation.
- Les patients peuvent reprendre leurs activités quotidiennes dans les 24 heures.
Pourquoi LASIK?
- La durée totale du traitement est d’environ 15 minutes. La durée du laser n’est que de 15 à 20 secondes.
- Lasik est la chirurgie au laser la plus préférée au monde.
- Il n’est pas nécessaire de fermer les yeux après le traitement ou de rester à l’hôpital.
- L’acuité visuelle commence à augmenter quelques heures après l’opération.
- Le laser est appliqué sur la partie antérieure de l’œil, il n’y a donc pas de changement anatomique externe dans votre œil.
Évaluation Pré-LASIK
Si vous avez opté pour un traitement LASIK, vous devez d’abord examiner si vous êtes un candidat approprié par un examen détaillé.
Si vous avez des questions sur le LASIK pendant l’évaluation, vous pouvez demander à votre spécialiste en Estethica sans hésitation. La chirurgie LASIK est une procédure au laser réalisée avec une anesthésie par goutte, qui dure 15 minutes et les résultats sont très satisfaisants, mais il est très important pour les patients qui ont décidé de subir un traitement LASIK de comprendre très clairement les risques et les avantages de l’opération.
LASEK
Dans la technique LASEK, la couche épithéliale, qui est la couverture supérieure de la couche cornée, est séparée et éliminée à l’aide d’alcool. La couche épithéliale est réimplantée après le traitement au laser pour corriger l’erreur de réfraction.
La méthode LASEK est utilisée pour le traitement LASIK, en particulier dans les cornées minces d’épaisseur insuffisante. Il est préférable chez les personnes susceptibles de rencontrer des problèmes. La période de récupération après LASEK prend un peu plus de temps.
Bien que cela varie d’une personne à l’autre, la sensation de picotement dans l’œil persiste pendant les 1 à 2 premiers jours après LASEK et la vision peut prendre entre 4 jours et 1 semaine.
PRK
Dans la méthode PRK, la myopie, l’hypermétropie ou l’astigmatisme sont corrigés avec un laser excimer après avoir retiré une couche plus mince de la surface transparente de l’œil. Dans cette méthode, le film retiré n’est pas remplacé. Comme dans Lasik, des gouttes d’anesthésie sont versées avant la procédure et aucune douleur ou douleur n’est ressentie pendant la procédure.
Technique Laser Sans Contact (Trans PRK)
La PRK est un nouveau type de technique chirurgicale. Dans cette méthode, comme dans PRK, il n’est pas nécessaire de retirer la valve de la surface cornéenne, la différence de PRK est éliminée par la méthode laser (Femtoseconde), et non par le couteau épithélial sur la surface cornéenne.
L’application du laser est effectuée rapidement sous l’épithélium retiré et l’opération est terminée. Il est préférable chez les patients présentant des cornées minces qui ne conviennent pas à la technique Lasik, et une douleur oculaire sévère peut survenir au cours des 2 premiers jours après l’opération.
Une lentille de contact souple est appliquée sur l’œil pour le bandage afin de soulager la gravité de la douleur et d’améliorer la guérison rapidement.
Technique Laser Sourire
Comme alternative à la technique LASIK, une nouvelle procédure laser appelée Smile a été développée ces dernières années. Le nom de sourire de cette méthode, qui a été approuvée par la FDA en 2016 pour une utilisation aux États-Unis, est dérivé des mots Extraction de lentilles à petite incision.
Dans cette méthode de chirurgie au laser, le chirurgien utilise un laser femtoseconde pour créer un petit tissu en forme de lentille (lenticule) dans la cornée. Ensuite, avec le même laser, une très petite ouverture sur la surface externe de la cornée est réalisée sous la forme d’un arc de moins de 4 mm et le chirurgien retire et jette le lenticule de cette incision, et lorsque le petit lenticule est retiré, le la forme de la cornée change et la vision de loin est corrigée.
La petite incision dans la cornée guérira en quelques jours sans couture et une vision nette se produira très rapidement. La chirurgie oculaire au laser du sourire peut corriger la myopie jusqu’à -10,00 dioptries, les candidats doivent être âgés d’au moins 22 ans, avoir un astigmatisme maximal de -0,50d et les lunettes de prescription doivent être stables pendant au moins 12 mois.
La technique Smile Lasik est une forme de traitement réalisée sans qu’il soit nécessaire de créer un volet cornéen. Par conséquent, il existe moins de risque de symptômes de sécheresse oculaire après le sourire par rapport au LASIK. Le laser attirera l’attention des patients.
Avant Le Traitement
Il n’y a aucun mal à manger le patient le jour du traitement.
Patient seulement;
- Ne faites pas de maquillage pour les yeux,
- N’utilisez pas de parfum,
- Ne buvez pas d’anticoagulants.
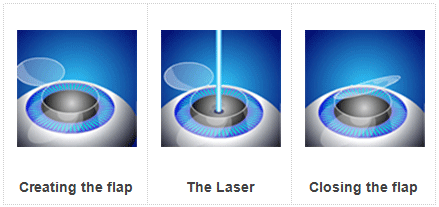
Ordre De Traitement
Lorsque le patient entre dans la salle laser, on lui demande de s’allonger sur le dos sur le lit laser. L’œil est nettoyé avec un baticon et un drap stérile est recouvert, puis les paupières sont espacées avec un appareil spécialement conçu pour empêcher le clignement des yeux pendant le traitement. Le traitement au laser dure environ 4 à 5 minutes pour chaque œil, aucune douleur ou douleur n’est ressentie. Le patient quitte la chambre laser sans panser ses yeux une fois le traitement terminé.
24 Heures Après Le Traitement
Une fois le traitement au laser terminé, le patient est examiné après l’opération. Le patient peut quitter l’hôpital après ce contrôle. Premier jour; vision trouble et picotements dans les yeux pendant 5 à 6 heures, brûlure et larmoiement sont normaux. L’utilisation de médicaments doit être observée de la manière prescrite par le médecin. Si le mal de tête est ressenti après le laser, un analgésique sans anticoagulant peut être pris.
Le jour de la chirurgie ne peut pas conduire et ne peut pas aller au travail .. Un environnement poussiéreux doit être évité, l’œil traité pendant les premières 24 heures ne doit pas se frotter, les démangeaisons, les mains, le lavage du visage et le bain ne doivent pas être effectués.
Dans les premiers jours, le savon et le shampooing doivent être évités. Le lendemain de l’opération, il n’y a pas d’effets secondaires qui limitent la vie sociale et professionnelle. Si une ride est détectée dans la zone transparente à la surface de l’œil, ou si une réaction sous le lambeau se produit, un rinçage d’or peut être nécessaire.
Lentilles De Contact
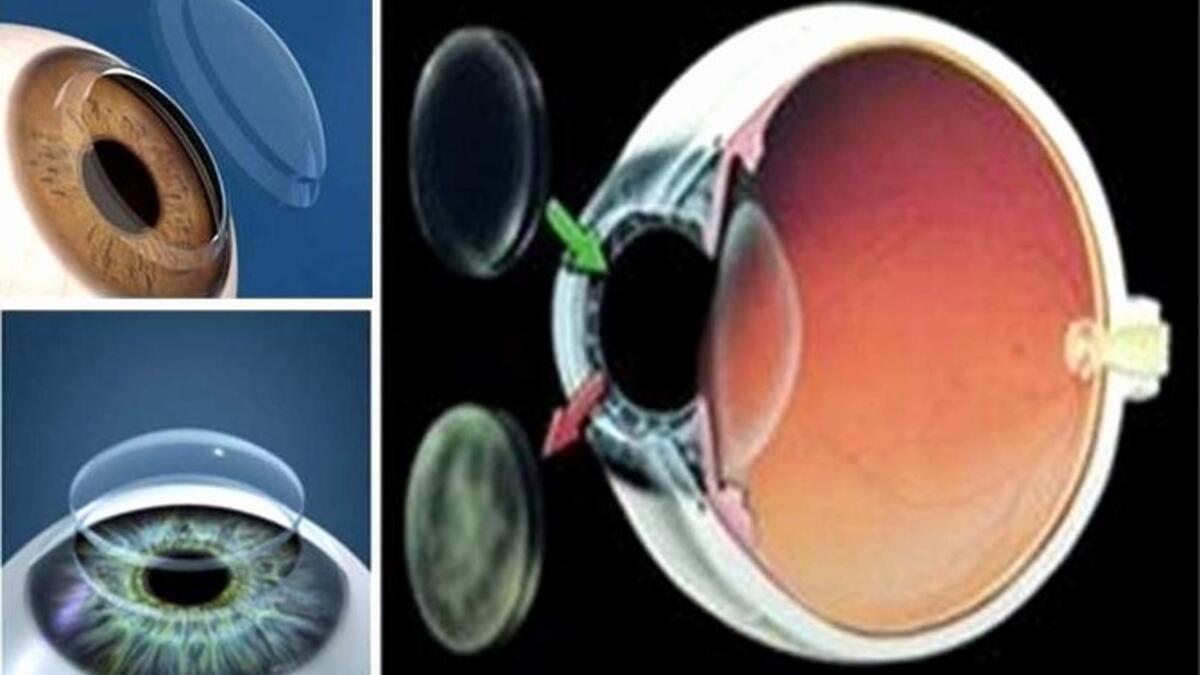
Les lentilles de contact sont utilisées pour corriger les défauts visuels tels que la myopie, l’hypermétropie, l’astigmatisme et la presbytie, le changement de couleur des yeux ou certaines maladies de la cornée.
Loin de la myopie, près de l’hypermétropie ne peut pas voir clairement. L’astigmatisme consiste à voir de manière biaisée et cassée en raison de la goutte de lumière entrant dans l’œil en plusieurs points de la rétine. L’astigmatisme peut être dû à la cornée (la couche transparente devant la partie colorée de l’œil) ou à la lentille naturelle à l’intérieur de l’œil. La presbytie est un problème de vision en raison de la diminution de l’adaptabilité après 40 ans.
Bien que l’utilisation la plus courante des lentilles de contact soit la correction des défauts de réfraction, elle peut également être utilisée à des fins cosmétiques pour changer la couleur des yeux ou pour le traitement des lésions cornéennes. Différentes lentilles de contact ont été développées pour ces applications.
La bonne lentille de contact est prescrite à la suite d’un examen de la vue détaillé pour les besoins du patient.
Contactez Un Médecin Avant De Choisir Des Lentilles De Contact
Le choix des lentilles de contact que vous souhaitez lors de l’examen de la vue de votre ophtalmologiste. Il est évalué si le patient convient à l’utilisation de lentilles de contact. L’examen détermine le type de lentille, la qualité, la courbe de base et la lentille.
L’application des lentilles est effectuée pour la première fois avec la personne qui porte des lentilles de contact et l’ophtalmologiste évalue le mouvement, l’équilibre et l’acuité visuelle de la lentille. Récepteur d’objectif, emportez-y la lentille de contact.
Types Et Utilisations Des Lentilles De Contact
Contact sphérique: Lentille de contact qui n’a pas de correction d’astigmatisme et corrige les défauts de réfraction tels que la myopie ou l’hypermétropie
Contact torique: Lentille de contact avec correction d’erreur de réfraction astigmatique
Contact multifocale: Une lentille de contact souple qui corrige le problème de vision des proches après 40 ans.
Contact perméable aux gaz: Lentille dure utilisée en cas d’astigmatisme élevé ou de kératocône dû à la cornée (une maladie où la cornée est progressivement plus mince et se rétrécit vers l’avant)
Contact hybride: La lentille est faite d’un matériau dur central et souple autour de la cornée en raison d’un astigmatisme élevé ou d’une maladie du kératocône.
Lentille de contact couleur: Lentille de contact souple dont les cosmétiques changent la couleur des yeux lorsqu’ils sont portés
Lentille de contact thérapeutique: Lentille de contact souple utilisée pour traiter les plaies sur la surface cornéenne
Caractéristiques Des Lentilles De Contact
- Fournit un champ de vision plus large que les lunettes.
- Blocage des bords sur les bords.
- Il offre une meilleure perception de la profondeur que les lunettes.
- Fournit une apparence extérieure naturelle.
- Le port de lunettes, la buée et la douleur dues au contact avec la monture ne sont pas difficiles à porter.
- Lentille de couleur conçue pour les couleurs cosmétiques des yeux.
- Possibilités d’utilisation pratiques et sûres dans les activités mobiles telles que les sports.
Les lentilles de contact sont conçues pour reposer sur la cornée. La lentille qui convient à l’œil s’arrête de manière bien centrée. L’objectif de la circulation des larmes est de bouger légèrement.
Après avoir porté des lentilles de contact, l’utilisateur doit pouvoir voir clairement et confortablement et ne pas ressentir la présence de la lentille. Le changement de concept après l’œil ne devrait pas changer.
Précautions Lors De L’utilisation D’un Objectif
Bien que les lentilles de contact puissent être utilisées tous les mois, il est recommandé de ne pas respecter les lentilles de contact.
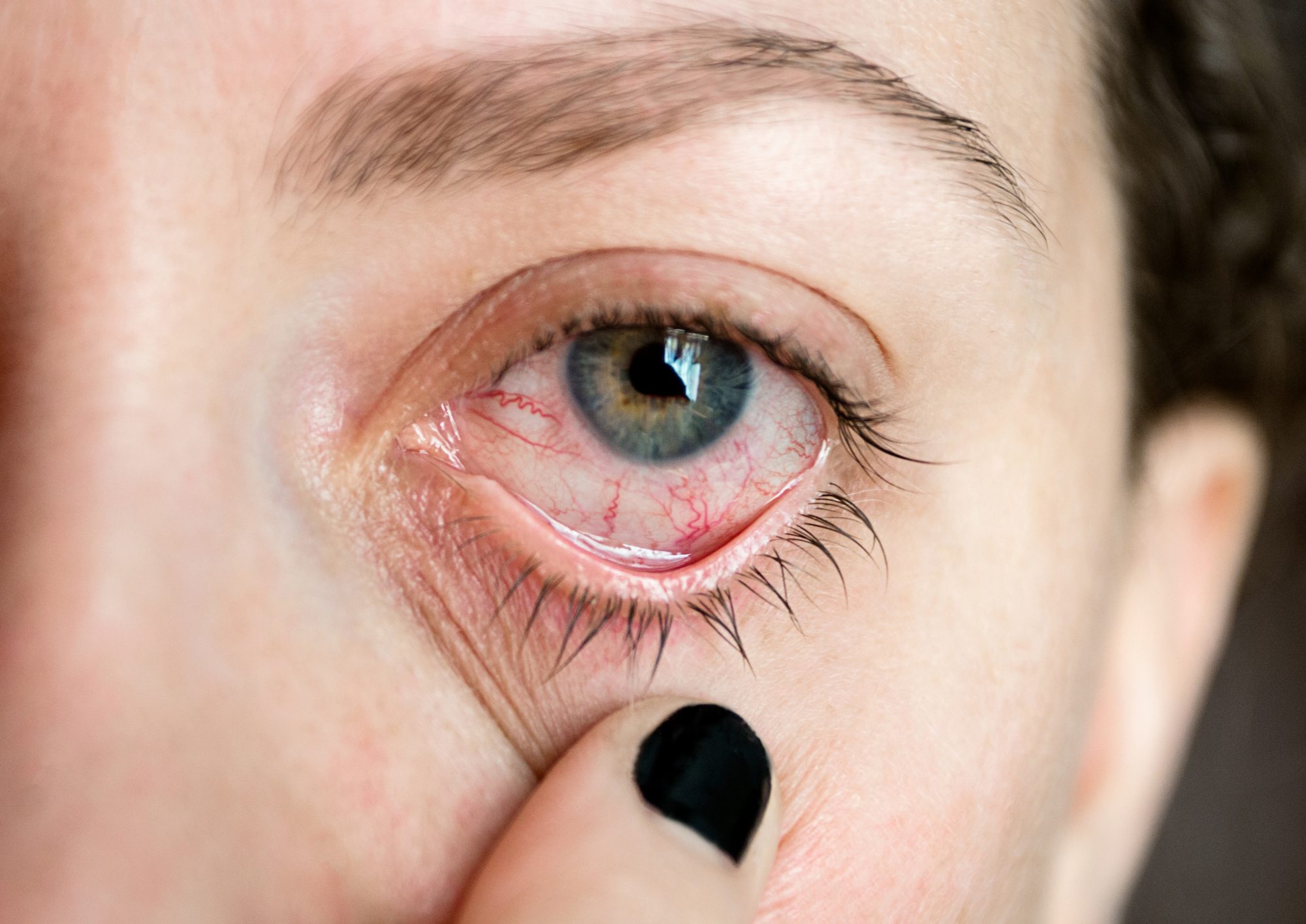
Il n’est pas pratique d’entrer dans la mer ou la piscine avec des lentilles de contact. Il ne faut pas oublier que si la lentille de contact n’est pas utilisée correctement, elle peut provoquer la fixation de germes sur la cornée et provoquer de graves infections oculaires.
Si des yeux rouges ou des picotements surviennent lors du port de lentilles de contact, l’utilisateur doit immédiatement retirer la lentille et consulter un médecin.
Transplantation Cornéenne
La couche transparente située devant la couche d’iris, la partie colorée de l’œil, s’appelle la cornée. Une fois que les premiers rayons de l’œil ont traversé ce tissu, il atteint la couche nerveuse appelée rétine et la vision se produit.
La transparence ou la forme régulière de la cornée joue donc un rôle important dans la vision. Si la cornée perd sa transparence (maladies héréditaires telles que dystrophie de la cornée, œdème cornéen persistant après chirurgie de la cataracte, etc.) ou déformée (amincissement et érection progressifs de la cornée comme le kératocône), le patient ne voit pas clairement.
Dans de tels cas, la cornée peut être remplacée par un autre tissu cornéen sain pour restaurer la vision. Le tissu de cette greffe est un tissu cornéen sain prélevé sur une personne qui a perdu la vie et le processus est appelé transplantation cornéenne.
La transplantation cornéenne peut être réalisée avec du tissu cornéen en couche complète ou la transplantation de la couche supérieure ou de la couche inférieure de la cornée uniquement.
L’une des caractéristiques de la cornée qui la rend transparente est qu’elle est sans veine. L’absence de veines dans le tissu offre un avantage important dans les greffes de tissus. Parce qu’il n’est pas possible pour les cellules qui provoquent le rejet des tissus d’atteindre les tissus étrangers.
Lorsque nous considérons toutes les opérations de transplantation, les transplantations de cornée sont plus efficaces que les autres transplantations en raison de cette caractéristique.
Étapes De La Chirurgie De Transplantation Cornéenne Complète (Kératoplastie Pénétrante)
- Désinfectez l’œil et son environnement sous anesthésie locale ou générale et couvrez-le d’un drap stérile.
- Le centre de la cornée est marqué.
- Faire une incision circulaire pleine épaisseur d’un diamètre de 7 à 7,5 mm au centre de la cornée avec un outil à vide (trépan) contenant une lame ronde et retirer le centre de la cornée.
- La cornée du donneur est préparée avec un outil à vide avec un couteau circulaire (poinçon) adapté au lit du receveur.
- La cornée du donneur est suturée au lit récepteur avec différentes techniques de points (16 points simples, 16 points simples avec points continus, points doubles continus, etc.)
- Un médicament antibiotique est appliqué sur l’œil et la procédure est terminée.
La durée de l’opération est d’environ 30 à 40 minutes. S’il y a d’autres tentatives en même temps, la durée de fonctionnement peut être prolongée.
Après Une Greffe De Cornée En Couche Complète
Des plaintes telles que des picotements et des arrosages peuvent survenir après quelques semaines. Le bandage protecteur est utilisé le jour de la chirurgie.
Le niveau visuel peut ne pas augmenter immédiatement. Des antibiotiques postopératoires et des gouttes oculaires à la cortisone sont utilisés selon les recommandations du médecin. Le premier contrôle est réalisé le premier jour postopératoire. Par la suite, un contrôle est effectué tous les mois pour la première semaine et la première année. Les points de suture sont généralement pris après 1 an.
Complications Lors D’une Transplantation Cornéenne Pleine Épaisseur
Hémorragie expulsive: elle est difficile à contrôler en raison de l’accumulation de sang dans la choroïde qui est le tissu vasculaire de l’œil. C’est très rare (0,45-1,08%). Il n’est pas possible de prévoir à l’avance et si cela se produit, cela peut entraîner la perte d’un œil.
Astigmatisme: L’astigmatisme est courant après une greffe de cornée. Les sutures placées avec cicatrisation tissulaire modifient ces valeurs d’astigmatisme au fil du temps. L’astigmatisme peut être éliminé par couture, recoudre, relâcher des incisions ou LASIK.
Augmentation de la pression intraoculaire (glaucome): elle peut être observée au début ou à la fin de la période. L’augmentation précoce de la pression intraoculaire est rapidement contrôlée par des médicaments. L’augmentation de la pression intraoculaire dans la période tardive est généralement due aux gouttes de cortisone utilisées. Dans ce cas, des médicaments qui abaissent la pression intraoculaire doivent être utilisés.
Infection: Des infections graves peuvent être observées après une chirurgie intraoculaire, bien que très rarement. C’est une condition importante, elle nécessite une intervention précoce.
Rejet tissulaire: il peut être observé en particulier chez les patients présentant une vascularisation de la cornée pour d’autres raisons. Dans de tels cas, des aiguilles spéciales sont injectées dans l’œil pour éviter le rejet du tissu avec des gouttes et des médicaments.
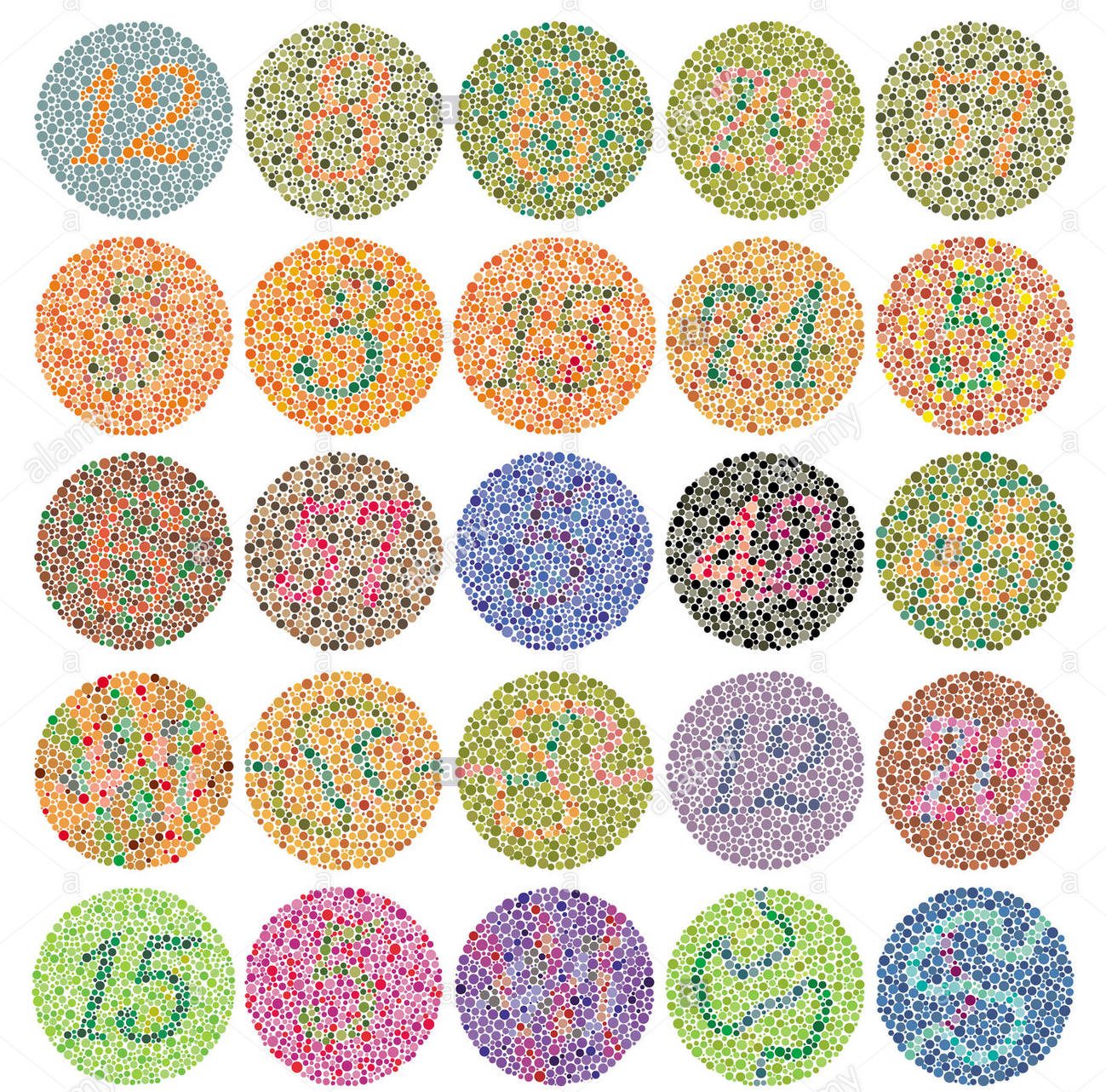
Daltonisme
Le daltonisme est une faiblesse dans le sens de la couleur et une difficulté à distinguer le bleu et le jaune ou le vert et le rouge.
Le daltonisme est une maladie héréditaire et affecte plus les hommes que les femmes.
Symptômes Et Signes Du Daltonisme
Il existe une croyance commune selon laquelle les personnes daltoniennes ne peuvent voir aucune couleur et voir le monde dans des tons de gris. Cependant, ce n’est pas vrai.
Les daltoniens voient les couleurs, mais parce qu’ils voient certaines couleurs pâles, ils peuvent mélanger les couleurs.
Les tests de daltonisme vous indiquent si vous êtes daltonien ou non.
Quelles Sont Les Causes Du Daltonisme?
Il existe des photorécepteurs appelés «bâtonnet» et «cône» dans la couche de l’œil appelée rétine. Les cônes sont responsables de voir la couleur. Chez les patients daltoniens, certains cônes sont héréditaires.
Peut-On Traiter Le Daltonisme?
Dans une étude menée aux États-Unis en 2009, le daltonisme chez le singe a été corrigé par thérapie génique. Cependant, la thérapie génique ne peut pas encore être pratiquée chez l’homme.
Les personnes daltoniennes éprouveront des difficultés à exercer des professions telles que la conception graphique, le travail électronique de qualité et la chirurgie. Mais dans d’autres professions et dans la vie quotidienne, les daltoniens n’ont pas beaucoup de difficultés.
Lentilles De Contact Spéciales Et Lunettes Pour Daltoniens
Des lentilles de contact colorées et des lunettes pour daltoniens sont disponibles. Votre ophtalmologiste vérifiera les différentes couleurs de l’ensemble d’essai de ces lentilles de contact et lunettes. La couleur de la lentille de contact ou des lunettes est déterminée par la couleur que vous pouvez mieux distinguer. Ensuite, vous pouvez commencer à utiliser cette lentille de contact et ces lunettes.
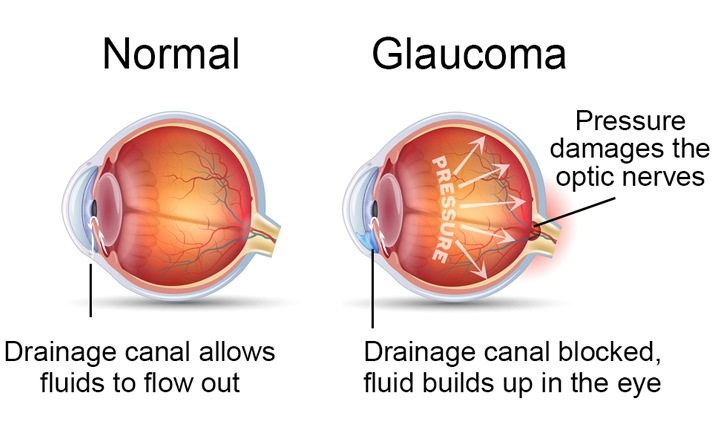
Glaucome
Un glaucome est un groupe de maladies oculaires qui provoquent des lésions progressives du nerf optique.
Dans le glaucome, également connu sous le nom de «pression artérielle oculaire», le nerf visuel est endommagé en raison de la pression intraoculaire élevée pendant une longue période. Le nerf visuel sort de l’œil vers le cerveau et joue un rôle dans la transmission d’informations de l’œil au cerveau.
Le glaucome peut entraîner des lésions nerveuses visuelles progressives et irréversibles lentes et par conséquent une perte de vision, conduisant à la cécité.
Il n’existe pas de traitement complet du glaucome et il n’est pas possible de restaurer la perte de vision; cependant, avec un diagnostic précoce et un traitement correct, la progression de la maladie peut être ralentie et retardée.
Pression İntraoculaire – PIO (Pression Oculaire)
Étant donné que le seul facteur de risque variable de glaucome est une PIO élevée, les patients veulent souvent savoir quelle plage de pression intraoculaire est considérée comme normale. Malheureusement, la valeur «normale» varie d’une personne à l’autre, et la valeur normale pour une personne peut être élevée pour une autre. Même les personnes ayant une PIO normale peuvent développer un glaucome.
Les valeurs normalement acceptables pour un individu sont des niveaux tolérables sans endommager le nerf visuel.
Par conséquent, un examen régulier et complet des yeux dilatés est essentiel pour le diagnostic et le traitement de la maladie.
Types De Glaucome
Il existe deux principaux types de glaucome: le glaucome primaire à angle ouvert et le glaucome à angle fermé.
Le glaucome primaire à angle ouvert est le type de glaucome le plus courant et représente près de 90% des cas.
Glaucome À Angle Ouvert
Le glaucome à angle ouvert, également connu sous le nom de glaucome à grand angle, est causé par un débit de liquide très lent dans la partie antérieure de l’œil et par conséquent une augmentation de la pression intraoculaire (PIO). Le glaucome à angle ouvert ne montre souvent aucun symptôme, de sorte que les symptômes ne sont généralement pas détectés jusqu’à ce que la maladie atteigne un stade avancé.
Symptômes:
- Les patients peuvent ne remarquer aucun problème visuel jusqu’à ce qu’ils perdent 40% de leur fonction visuelle.
- Lorsque la maladie progresse, une vision périphérique (vision sur les côtés du champ visuel) peut survenir, telle qu’une vision tunnel ou des points oculaires.
Glaucome À Angle Fermé
Le glaucome à angle fermé, également connu sous le nom de glaucome aigu ou à angle étroit, est causé par la difficulté de drainage du liquide oculaire et l’augmentation soudaine de la pression oculaire due à l’angle plus étroit entre l’iris et la cornée. Le glaucome à angle fermé est plus fréquent dans l’hypermétropie.
Symptômes
- Mal de crâne
- Douleur oculaire
- La nausée
- Formation de halos autour des veilleuses
- Vision floue
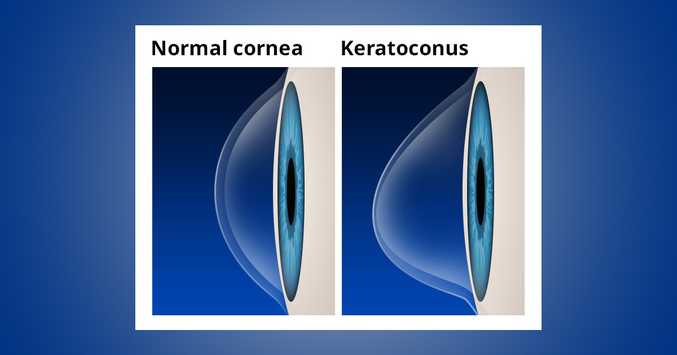
Kératocône
Le kératocône est le rétrécissement conique de la cornée normalement arrondie (la couche transparente de l’œil) vers l’avant. C’est une maladie évolutive et malvoyante, qui commence généralement à l’adolescence.
Quelles Sont Les Causes Du Kératocône?
La cause de cette maladie est le déséquilibre des enzymes dans la cornée. En conséquence, les soi-disant «radicaux libres» causent des dommages oxydatifs à la cornée. Ainsi, la cornée s’affaiblit et attend en avant.
La prédisposition génétique s’applique à cette maladie. Par conséquent, plus d’un patient kératocône dans la même famille est fréquemment rencontré.
D’autres raisons incluent; rayons ultraviolets du soleil, frottements excessifs des yeux, utilisation de lentilles de contact qui ne correspondent pas bien à l’œil et irritation oculaire chronique.
Quels Sont Les Symptômes Du Kératocône?
La maladie de kératocône affecte généralement les deux yeux et peut causer des problèmes très différents entre les deux yeux. Les symptômes peuvent varier différemment dans chaque œil et varier avec le temps. Symptômes de kératocône à un stade précoce;
- Le léger flou de la vision
- La légère distorsion de la vision due aux lignes recourbées ou ondulées
- Sensibilité à la lumière et à l’éblouissement
- Rougeur ou gonflement de l’œil.
Aux stades avancés, les symptômes deviennent plus prononcés. Certains des symptômes du kératocône avancé sont;
- Vision altérée et vision floue accrue
- Augmentation des signes de myopie ou d’astigmatisme et besoin de lunettes
- Protrusion cornéenne parce que les lentilles de contact ne s’adaptent pas à l’œil ou provoquent une gêne.
La transition du kératocône au stade précoce prend généralement des années. Mais chez certaines personnes, la détérioration se produit plus rapidement. La cornée peut gonfler soudainement et un durcissement permanent de la cornée, appelé cicatrisation, peut commencer. Cornée; Lorsque ce tissu cicatriciel est appelé cicatrice, il perd sa douceur et sa clarté. En conséquence, la vision devient plus déformée et floue.
Comment Le Kératocône Est-İl Diagnostiqué?
Le kératocône peut être diagnostiqué par un examen oculaire de routine. Votre ophtalmologiste examine la cornée et mesure sa courbure. Cet examen permet de déterminer s’il y a un changement dans la forme de la cornée. Votre ophtalmologiste peut cartographier la surface cornéenne à l’aide d’un ordinateur spécial. Ces cartes détaillées montrent clairement l’état de la surface cornéenne.
Comment Le Traitement Du Kératocône Est-İl Effectué?
Le traitement du kératocône dépend des symptômes et du stade de la maladie. Au début, lorsque les symptômes sont légers, votre vue peut être corrigée avec des lunettes. Vous devrez peut-être alors utiliser des lentilles de contact rigides spéciales pour vous aider à mettre au point correctement l’image.
Il existe d’autres méthodes utilisées pour traiter le kératocône. Sur le plan chirurgical, un petit dispositif incurvé est inséré dans la cornée pour corriger la courbure de la cornée. Votre ophtalmologiste utilise une lumière UV spéciale et des gouttes oculaires pour renforcer la cornée. Cela pourrait entraîner un aplatissement ou un durcissement de la cornée, ce qui éviterait qu’elle devienne plus pelucheuse.
Lorsque les symptômes sont sévères, votre médecin peut recommander une greffe de cornée. Avec les greffes oculaires, votre médecin remplacera tout ou partie de la cornée malade par du tissu cornéen de donneur sain.
Uvéite
Qu’est-Ce Que L’uvéite?
Une gaine composée de 3 couches entoure la substance gélatineuse au milieu de l’œil, dont la structure est similaire à celle d’une balle. La partie la plus externe est la partie blanche appelée sclérotique, la partie interne s’appelle la rétine et la partie qui nous permet de voir est l’uvée au milieu. L’uvéite est appelée uvéite. Uvea contient des veines qui nourrissent l’œil. L’inflammation affecte ici tous les tissus de l’œil. Cette situation provoque des situations graves qui menacent la vision.
Quels Sont Les Symptômes Et Les Causes De L’uvéite ?
La sensibilité à la lumière, la douleur, les rougeurs oculaires, la vision diminuée sont les symptômes les plus importants. Dans la plupart des cas, la cause n’est pas trouvée chez certains patients; virus, champignons, parasites et autres parties du corps, comme l’arthrite, la maladie de Behçet, les infections (bactéries, virus, parasites ou champignons), les traumatismes oculaires, les maladies du système immunitaire, les maladies rhumatismales, la colite ulcéreuse est connue pour provoquer une uvéite. La cause de l’uvéite ne peut être trouvée chez 30 à 40% des patients. Il est donc nécessaire d’étudier divers tests et maladies.
Comment L’uvéite Est-Elle Diagnostiquée?
Quelle que soit sa gravité, l’uvéite est une maladie urgente et doit être reconnue immédiatement. En retard, la maladie progresse et peut provoquer des effets secondaires permanents tels que des déformations de la pupille, des cataractes et une augmentation de la pression oculaire.
Certaines maladies peuvent être diagnostiquées immédiatement en raison de leur apparence très typique. Même dans ce cas, si la partie postérieure de l’œil est impliquée, des techniques avancées telles que l’angiographie, l’échographie, l’ERG peuvent être nécessaires pour comprendre dans quelle mesure la vision est menacée et pour surveiller l’efficacité du traitement.
Lorsque les symptômes commencent, vous devriez consulter un ophtalmologiste; un traitement conjoint avec l’unité de médecine interne et de rhumatologie peut être nécessaire après le début du traitement.
Comment Est Le Traitement De L’uvéite?
En particulier, des gouttes contenant des stéroïdes et des médicaments pour l’élargissement des pupilles sont fréquemment utilisées. Une inflammation plus profonde de l’œil peut nécessiter l’utilisation de médicaments systémiques. Diverses complications telles que glaucome, cataracte, néovascularisation (formation de nouveaux vaisseaux) peuvent se développer.
Maladies Rétiniennes
La rétine est la couche la plus interne derrière notre œil. Il y a des cellules visuelles (cône et bacille) dessus. 95% de l’événement visuel se produit au niveau de la tache jaune (macula) au centre de la rétine. En particulier, la rétinopathie diabétique et la dégénérescence maculaire peuvent endommager la tache jaune.
Méthodes De Diagnostic
- Angiome oculaire (FFA et ICG)
- OCT
Traitements Appliqués Dans La Section Rétinienne
- Traitement des déchirures et décollements rétiniens,
- Traitement des hémorragies rétiniennes (hémorragie intraoculaire),
- Chirurgie traumatologique – extraction intraoculaire de corps étrangers,
- Traitement de l’inflammation intraoculaire et de l’uvéite.
Maladie Oculaire Diabétique
Le diabète est une maladie systémique qui cause le plus de lésions oculaires. C’est la cause la plus importante de cécité dans la société. Il endommage le plus la couche rétinienne (rétinopathie diabétique). Cependant, il facilite la formation d’une cataracte, d’une sécheresse oculaire et d’un glaucome.
Des instruments modernes tels que l’angiographie oculaire (FFA) et la tomographie par cohérence optique (OCT) sont utilisés pour diagnostiquer la rétinopathie diabétique. Elle peut être traitée avec une intervention rapide et la cécité est largement évitée.
Traitement de; Le traitement au laser à l’argon est le traitement le plus important. Dans les cas où un œdème se développe dans le centre visuel, des applications intraoculaires de médicament sont effectuées. Une chirurgie vitréo-rétinienne est réalisée à l’avenir.
Dégénérescence Maculaire (Maladie Du Point Jaune)
Les dommages liés à l’âge au niveau de la tache jaune sont la cause la plus courante de cécité chez les personnes de plus de 45 ans. La boule vasculaire qui se produit sous la macula peut être traitée avec une application de médicament spécial dans l’œil. Avant le traitement, l’angiographie oculaire (FFA, ICGA) et l’OCT doivent déterminer le type de maladie, la taille et le stade de la boule vasculaire. La thérapie photodynamique (PDT) peut également être effectuée chez les patients requis.
Chirurgie Vitréo-Rétinienne (Chirurgie De Vitrectomie)
Il s’agit d’une méthode microchirurgicale utilisée dans le traitement du décollement et des déchirures de la rétine, des saignements intraoculaires, des corps étrangers intraoculaires et des inflammations intraoculaires.
Il aide les patients à retrouver la vue, en particulier dans les cas de diabète avancé. Il se fait en ouvrant 3 trous d’environ 1 mm dans l’oeil.
Après la chirurgie, un liquide, un gaz ou du silicone est placé dans l’œil en fonction de l’état de la maladie. La plupart du temps, aucun point de suture n’est utilisé.
Troubles Des Paupières
Vos paupières aident à protéger vos yeux. Lorsque vous clignez des yeux, vos paupières répandent de l’humidité sur vos yeux. Le clignotement aide également à déplacer la saleté ou d’autres particules de la surface de l’œil. Fermer vos paupières lorsque quelque chose s’approche de vos yeux peut les protéger des blessures. Comme la plupart des autres parties de votre corps, vos paupières peuvent être infectées, enflammées ou même développer un cancer. Il existe également des problèmes de paupières spécifiques, notamment:
- Paupières qui tournent vers l’intérieur ou vers l’extérieur.
- Paupières tombantes.
- Clignotements ou contractions anormaux.
Le traitement des problèmes de paupières dépend de la cause.
Introduction
Vos paupières aident à protéger vos yeux. De nombreux troubles peuvent affecter les paupières. Comme la plupart des autres parties de votre corps, vos paupières peuvent être infectées, enflammées ou même développer un cancer. Les troubles des paupières peuvent affecter votre vision et votre vie quotidienne. Cette information de santé explique les troubles des paupières. Il discute également de l’importance des paupières, des symptômes des troubles courants des paupières et des options de traitement.
Les Paupières
Vos paupières aident à protéger vos yeux. Lorsque vous clignez des yeux, vos paupières répandent de l’humidité sur vos yeux. Le clignotement aide également à déplacer la saleté ou d’autres particules de la surface de l’œil.
Les larmes, produites par une glande dans l’œil, sont essentielles pour une vision claire et la santé globale des yeux.
Lorsque vous clignez des yeux, les larmes gardent vos yeux humides.Les larmes protègent également les yeux des bactéries et autres germes. Ils éliminent la poussière et les débris pour éviter les irritations et les infections.
Fermer vos paupières lorsque quelque chose s’approche de vos yeux peut les protéger des blessures. Certains muscles sont responsables de la fermeture et de l’ouverture des paupières. Ils sont également utilisés pour les expressions faciales. Ces muscles sont les:
- Partie orbitale, qui entoure l’œil.
- Partie palpébrale, qui se trouve sous la peau des paupières.
Symptômes Généraux
Les troubles qui affectent vos paupières peuvent entraîner une mauvaise vision. Cela peut également vous empêcher de faire des activités quotidiennes, comme regarder un écran d’ordinateur ou lire. Les conditions qui affectent les paupières peuvent provoquer:
- Clignotements ou contractions anormaux.
- Paupières tombantes.
- Paupières qui tournent vers l’intérieur ou vers l’extérieur.
Les symptômes courants des troubles qui affectent les paupières comprennent:
- Brûlure ou picotement.
- Sécheresse oculaire ou démangeaisons.
- Rougeur des yeux.
- Douleur ou inflammation.
- Croûtes qui se forment sur les cils.
- Incapacité à bouger les yeux ou vision floue.
- Sensibilité à la lumière.
Parfois, les troubles des paupières sont le symptôme d’une autre affection.
Par exemple, la paupière tombante peut être le résultat de:
- Tumeur cérébrale ou cancer
- Diabète
- Blessure
- Accident vasculaire cérébral
Contactez votre fournisseur de soins de santé si vous avez des problèmes de paupières qui ne s’améliorent pas après une semaine, ou si vous ressentez:
- Une tache de rousseur, une bosse ou une croissance inhabituelle sur votre paupière qui peut changer de forme ou de couleur.
- Décharge
- Paupière tombante
- Le gonflement et la fermeture complète de la paupière
Blépharospasme
Le blépharospasme est un trouble des paupières courant. Cela provoque des spasmes clignotants sur la paupière. Les spasmes surviennent souvent pendant la journée et non pendant qu’une personne dort. Le blépharospasme est une forme de dystonie, un trouble du mouvement.
Il provoque des contractions musculaires qui entraînent une fermeture soutenue des paupières, des contractions ou des mouvements répétitifs. Cela peut affecter la capacité de voir une personne. Les symptômes du blépharospasme commencent lentement. La fréquence des clignements oculaires augmente souvent avec le temps, en particulier lorsque l’œil est irrité.
Finalement, les paupières peuvent rester fermées pendant de longues périodes. La vie quotidienne peut être grandement affectée. Le blépharospasme survient chez les hommes et les femmes. Il est le plus fréquent chez les femmes d’âge moyen ou âgées. Le traitement du blépharospasme peut inclure:
- Injections de toxine botulique qui détendent les muscles et arrêtent les spasmes.
- Médicaments
- Chirurgie, soit des muscles oculaires, soit une chirurgie de stimulation cérébrale profonde.
Le blépharospasme peut s’aggraver ou s’étendre aux muscles environnants. Cela peut rester le même pendant de nombreuses années. Rarement, la condition peut s’améliorer soudainement d’elle-même.
Blépharite
La blépharite est l’inflammation des bords extérieurs des paupières près des cils. Cela se produit lorsque trop d’huile est produite par les glandes près des paupières. Les autres causes possibles de blépharite comprennent:
- Infections oculaires bactériennes.
- Certains types d’affections cutanées, comme l’acné rosacée.
- Yeux secs
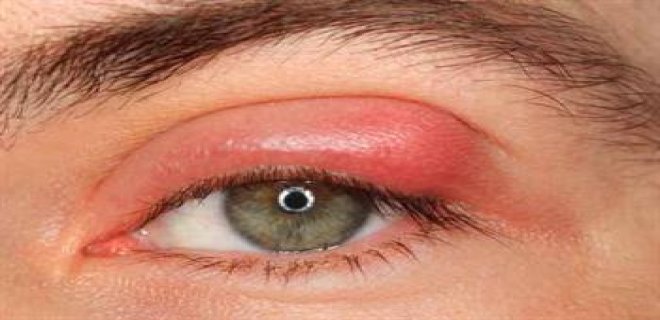
La blépharite peut provoquer les symptômes suivants:
- Une sensation de brûlure.
- Vision floue.
- Croûte.
- Des larmes mousseuses.
- Paupières rouges et enflées.
Cela peut être difficile à gérer. C’est parce que la condition revient souvent après avoir été traitée. Le traitement de la blépharite se concentre sur les soins à domicile, notamment:
- Un régime spécial et des compléments nutritionnels.
- Bonne hygiène.
- Frotter le contour des yeux avec un gant de toilette propre ou un coton-tige.
- Compresses chaudes pour détacher la croûte.
Une pommade antibiotique peut également être prescrite. Cela peut aider à se débarrasser des bactéries responsables de la blépharite. Des gouttes oculaires stéroïdes ou des larmes artificielles peuvent également être utilisées. Ceux-ci aident à contrôler l’inflammation et à soulager les yeux secs.
Cancer
Les problèmes qui affectent la paupière ou la peau des paupières peuvent être causés par le cancer. Le cancer commence dans vos cellules, les éléments constitutifs de votre corps. Normalement, votre corps forme de nouvelles cellules lorsque vous en avez besoin, remplaçant les anciennes cellules qui meurent.
Parfois, ce processus tourne mal et la tumeur se forme. Si une tumeur est un cancer, les cellules de la tumeur peuvent envahir d’autres tissus dans tout le corps. Les cellules cancéreuses peuvent se propager à différentes parties du corps par les vaisseaux sanguins et les canaux lymphatiques.
Les types de cancer qui peuvent affecter la paupière comprennent:
- Cellule Basale
- Cellule Squameuse
- Carcinome Des Glandes Sébacées.
- Mélanome malin.
Les tumeurs malignes ou cancéreuses des paupières peuvent endommager la structure de la paupière. Ils peuvent également vous faire perdre vos cils.
Le traitement des cancers qui affectent les paupières peut inclure:
- Chirurgie.
- Chimiothérapie.
- Radiothérapie.
- La thérapie photodynamique.
- Thérapie biologique.
Autres Troubles Des Paupières
De nombreuses autres conditions peuvent affecter les paupières. Cette section traite d’autres troubles courants des paupières. La sécheresse oculaire survient lorsque l’œil ne fait pas correctement les larmes. La sécheresse oculaire non traitée peut provoquer une inflammation, des douleurs oculaires ou des cicatrices sur la cornée. Cela peut également entraîner une perte de vision.
Mais ce n’est généralement pas permanent. La sécheresse oculaire peut être un effet secondaire de certains médicaments. Elle peut également être causée par des maladies de la peau sur ou autour des paupières et des maladies qui affectent les glandes des paupières. Les larmes artificielles, les gels et les onguents sont disponibles en vente libre pour traiter les yeux secs ou enflammés.
Utilisez un filtre à air intérieur pour filtrer la poussière et les autres particules afin d’éviter la sécheresse oculaire. Un humidificateur peut également aider en ajoutant de l’humidité à l’air. Les infections bactériennes peuvent affecter l’œil. Par exemple, les orgelets sont des bosses rouges et tendres qui se produisent sur la paupière. Ils sont causés par une infection bactérienne des glandes sébacées de la paupière. Hordeola sont des gonflements qui se produisent sous la paupière.
Ils sont fréquents et sont causés par une infection staphylococcique. Si une infection des paupières prend plus de 2 semaines à guérir, les antibiotiques peuvent généralement la traiter. Les médicaments anti-inflammatoires peuvent traiter le gonflement des paupières. Les médicaments peuvent également augmenter la production de larmes et prévenir les dommages à la cornée.
En vieillissant, vos paupières s’étirent. Les structures tissulaires et les muscles qui soutiennent vos paupières s’affaiblissent. La peau peut commencer à s’affaisser. Cela peut provoquer des paupières tombantes. La chirurgie des paupières, également connue sous le nom de blépharoplastie, est une procédure pour réparer les paupières tombantes. Il élimine l’excès de peau, de muscle et de graisse.
Vous pouvez l’envisager en cas de paupières tombantes ou affaissées:
- Gardez vos yeux de s’ouvrir complètement.
- Affaiblissez votre vision.
- Tirez vos paupières inférieures vers le bas.